得了系统性红斑狼疮怎么治疗?这个问题是很多患者及家属所关心的,系统性红斑狼疮是一种严重危害健康的疾病,一旦得了这种疾病,一定要高度重视,及早治疗,下面就让我们一起来了解下得了系统性红斑狼疮怎么治疗。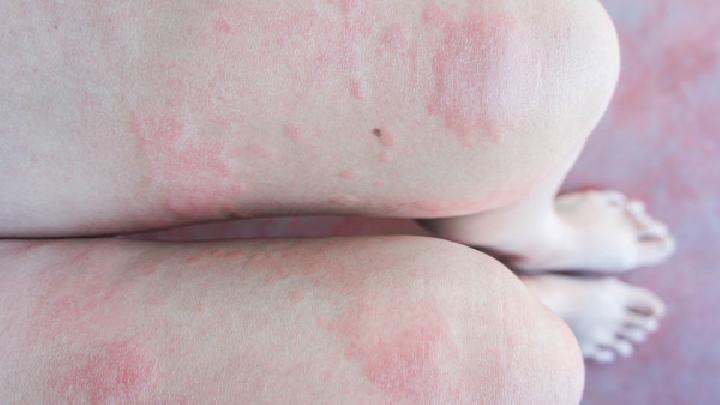
轻型患者:应用非甾体类抗炎药等
轻型患者如仅有皮疹、低热或关节症状者只需应用非甾体类抗炎药、羟基氯喹、复方甘草酸苷片、白芍总苷片、外用他克莫司、吡美莫司等。然非甾体类抗炎药有时可损伤肝细胞,使肾小球滤过率降低,血肌酐上升,对肾病患者需慎用。
重型患者:多种方法联合治疗
1、糖皮质激素
糖皮质激素是目前治疗重症自身免疫疾病中的常见药物,可显著抑制炎症反应。适应于:①急性或亚急性发作,有中等度发热或高热,关节痛或病变迅速累及浆膜、心、肺、肝、肾、造血器官和其他脏器组织者;②慢性病例如伴有明确的进行性内脏损害者。
泼尼松每天0.5mg/kg联用抗疟药治疗急性皮肤型红斑狼疮,2~3周后皮损均得到明显改善。
糖皮质激素的不良反应及激素的依赖性和不敏感,使人们在选择激素时更加慎重。对无系统损害的皮肤型红斑狼疮,不应作为系统药物治疗的首选。
2、免疫抑制药
糖皮质激素合用免疫抑制剂治疗系统性红斑狼疮,无论以肾功能衰竭进展的速度或以病死率来衡量,效果皆明显优于单用皮质激素者,所以免疫抑制剂适应症者使用宜早不宜晚。
甲氨蝶呤(MTX):不良反应有胃肠道反应、肝肾损害和全血细胞减少。
麦考酚酯(MMF):该药水解为麦考酚酸,可高效、选择性地抑制淋巴细胞的次黄苷一磷酸脱氢酶,从而抑制嘌呤的合成、淋巴细胞的增殖和T细胞依赖抗体的应答。
来氟米特(LEF):该药是二线用药,使用剂量是每天10-20mg,可通过多种途径达到抗炎、阻止骨关节破坏的效果。副作用有腹泻,皮疹,暂时性肝酶升高,血细胞下降但较轻。
3、大剂量静脉输注免疫球蛋白
这是一项强有力的辅助治疗措施,适用于狼疮危象、激素或免疫抑制剂治疗无效、合并全身严重感染和系统性红斑狼疮妊娠伴有抗磷脂抗体综合征等情况。
有研究对12例常规药物治疗无效的皮肤型红斑狼疮患者用此方法治疗,起始剂量为每天1g/kg,连用2天后改为每天400mg/kg,治疗3~5天后,改为每月静脉注射一次维持,治疗6个月后,82%的患者皮损部分缩小或完全消退。一般耐受良好,不良反应有肌肉骨骼疼痛、一过性体温升高。
4、免疫调节剂
免疫调节剂可以使低下的细胞恢复正常。
5、血浆置换疗法
这种疗法一般适用于多脏器损害、激素效果不著、器质性脑病综合征、全身细胞减少及活动性肾炎等重症病例。
6、透析疗法和肾移植
晚期肾损害病患如果伴有肾功能衰竭,如情况尚好,可进行血液透析或腹膜透析;如情况较差,可在肾外损害静止时进行肾移植。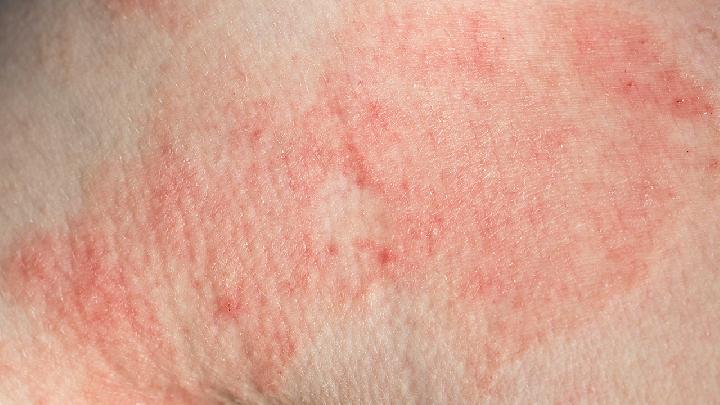
7、造血干细胞移植
对于特别难治的病患:①危及生命的患者;②常规治疗3个月无效;③所有器官有足够功能,可耐受整个移植过程所引起的不良反应。
8、生物制剂
临床研究表明生物制剂对难治性系统性红斑狼疮如中枢神经系统、肾脏、血液系统受累及血管炎有效。
9、中医中药
根据辨病与辨证相结合,系统性红斑狼疮可分成热毒炽盛、阴虚血虚、阴阳二虚、毒邪攻心、肝郁血瘀等型进行中医中药的施治。
治疗系统性红斑狼疮有两个原则:一是个别化,根据每个患者的病情和过去治疗情况制定方案。二是权衡风险效果比。有很多药物可以控制系统性红斑狼疮,但均有不同程度的毒性,必须在控制病情活动和药物毒性之间寻求更适宜的药物种类、剂量和疗程。

系统性红斑狼疮症状主要有面部红斑、关节疼痛、发热乏力、肾脏损害。病情从轻到重发展,早期皮肤关节受累,后期内脏受损...
系统性红斑狼疮患者一般可以适量吃三七粉,但需在医生指导下使用。三七粉可能有助于活血化瘀,但需警惕其免疫调节作用对...
系统性红斑狼疮患者需避免食用光敏性食物、高盐食品、酒精及含雌激素食物等。系统性红斑狼疮是一种自身免疫性疾病,饮食...
系统性红斑狼疮可通过一般治疗、常规药物、免疫吸附、生物制剂等方式治疗。该病通常由遗传、感染、激素、环境等原因引起...
系统性红斑狼疮早期症状主要有蝶形红斑、发热乏力、关节肿痛、肾脏损害,出现相关表现建议及时就医确诊。 1、蝶形红斑...
系统性红斑狼疮可通过生活护理、药物治疗、心理调节、定期随访等方式治疗,建议及时就医。该病通常由遗传因素、环境触发...
系统性红斑狼疮患者一般不建议进行激光祛斑。系统性红斑狼疮是一种自身免疫性疾病,可能影响皮肤对光线的敏感性,激光治...
患有系统性红斑狼疮,忌吃葡萄柚、无花果、榴莲、芒果等水果。建议及时就医,积极配合医生治疗,在医生的指导下服用合适...
系统性红斑狼疮症状主要有面部红斑、发热关节痛、器官损害及严重并发症。患者出现疑似表现建议及时就医确诊。 1、皮肤...
系统性红斑狼疮肾炎通过规范治疗通常可以控制病情,但难以完全治愈。系统性红斑狼疮肾炎是系统性红斑狼疮累及肾脏的病理...