荨麻疹可能由遗传因素、食物过敏、物理刺激、感染、药物反应等原因引起。荨麻疹主要表现为皮肤出现风团、红斑,伴有瘙痒,病情严重时可引起血管性水肿。

部分荨麻疹患者有家族遗传倾向,可能与特定基因变异有关。这类患者往往对过敏原更敏感,容易反复发作。日常生活中应避免接触已知过敏原,如尘螨、花粉等。急性发作时可遵医嘱使用氯雷他定片、盐酸西替利嗪片等抗组胺药物控制症状。遗传性荨麻疹通常表现为慢性病程,需要长期管理。
海鲜、鸡蛋、花生等食物中的异种蛋白可能诱发IgE介导的过敏反应,导致肥大细胞释放组胺。患者在进食后数分钟至数小时出现皮肤瘙痒、风团,严重者可能伴随恶心呕吐。过敏体质人群应建立饮食日记排查致敏食物。急性发作时可使用地氯雷他定干混悬剂缓解症状,必要时需进行过敏原检测明确病因。
冷热刺激、摩擦压力、日光照射等物理因素可直接激活皮肤肥大细胞。临床表现为皮肤划痕症、寒冷性荨麻疹等特殊类型,风团常局限于刺激部位。这类患者需注意避免诱因,如冬季保暖、减少皮肤摩擦。症状明显时可使用依巴斯汀片进行干预,日光性荨麻疹患者外出时应做好防晒措施。
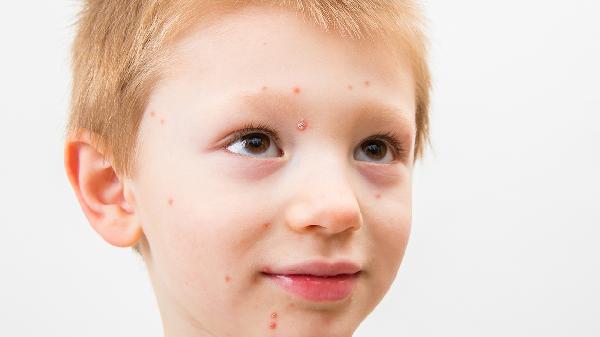
细菌或病毒感染期间产生的炎症介质可能诱发荨麻疹,常见于感冒、扁桃体炎等疾病过程中。患者除典型风团外,可能伴有发热、咽痛等感染症状。治疗需同步控制感染源,如细菌感染可使用阿莫西林克拉维酸钾分散片,病毒感染则以对症治疗为主。感染控制后荨麻疹症状多可自行消退。
青霉素、头孢类抗生素,以及阿司匹林等解热镇痛药可能通过免疫或非免疫机制诱发荨麻疹。通常在用药后短期内出现全身性风团,严重者可进展为过敏性休克。用药前应详细询问过敏史,发生药疹后立即停用可疑药物,并遵医嘱使用醋酸泼尼松龙片等糖皮质激素进行应急处理。
荨麻疹患者日常应穿着宽松棉质衣物,避免搔抓皮肤;保持居住环境清洁通风,定期清洗床上用品;饮食宜清淡,限制辛辣刺激性食物;规律作息有助于维持免疫系统稳定。慢性荨麻疹患者建议定期复诊,通过过敏原筛查和免疫功能评估制定个体化防治方案。急性发作伴呼吸困难、血压下降等全身症状时需立即就医。